Э. А. Баткаев1, А. В. Карпова1, Н. Ф. Заторская1, К. С. Гузев2, В. И. Ноздрин2
1 Российский Университет Дружбы Народов;
2 АО «Ретиноиды»
Резюме
Ведущим звеном в патогенезе себорейного дерматита (СД) является нарушение химизма секрета сальных желез на фоне их гиперплазии и гипертрофии. В связи с этим важное значение приобретает применение в комплексной терапии себурегулирующих средств. Таким свойством обладает лекарственный препарат Ретасол®, содержащий высокоэффективный ретиноид — изотретиноин.
Целью исследования являлась оценка эффективности лечения препаратом Ретасол® больных с диагнозом СД.
Задачи. Накопить и проанализировать клинический опыт применения препарата Ретасол® (раствор для наружного применения) при лечении СД легкой формы монотерапией и среднетяжелой формы — комплексной терапией с присоединением системных и топических антимикотиков.
Материалы и методы. В исследование участвовали 50 больных СД в возрасте 18—50 лет.
Пациентам с легкой формой СД назначали монотерапию раствором Ретасол® с использованием противосеборейных шампуней. Больным со среднетяжелой формой заболевания — комплексное лечение топическим применением раствора Ретасол® в сочетании с системными и местными антимикотиками (итраконазол 200 мг/сут внутрь — 2 недели, раствор экзодерила — наружно) и противосеборейными шампунями.
Местное лечение раствором Ретасол® проводилось в течение 4-х недель путём нанесения препарата ватным тампоном на очаги поражения 2 раза в день после умывания на очищенную сухую поверхность, кроме зон возле глаз, уголков рта и ноздрей.
Результаты. Проведенные исследования показали, что применение препарата Ретасол® в течение 1 мес. для лечения легкой формы СД в виде монотерапии позволяло достичь излеченности в 73,4 % случаев, при среднетяжелой форме СД в сочетании с топическими и системными антимикотиками — в 79,9 %.
Заключение. Применение себорегулирующего препарата Ретасол®, содержащего изотретиноин, при легких формах СД местно в виде монотерапии и при тяжелых формах заболевания в сочетании с топическими и системными антимикотиками оказывает высокий терапевтический эффект, снижает частоту рецидивов, увеличивает период ремиссии и не оказывает негативных побочных действий.
Ключевые слова: себорейный дерматит, себорегулирующая терапия, Ретасол
Себорейный дерматит (СД) представляется достаточно распространенной патологией кожи (3—5 % в популяции человека). Он характеризуюется гиперпродукцией кожного сала, изменением состава его секрета, формированием эритемо-сквамозных высыпаний на поражённых участках кожи и сопровождается зудом [2, 5, 8]. Высокая распространенность СД, в основном, среди трудоспособного населения, его хроническое течение с частыми обострениями, поражение открытых участков кожи (лицо, шея, грудь), вызывает дискомфорт, снижает качество жизни и трудовую активность больных, и тем самым создаёт серьёзную медико-социальную проблему [10, 11].
Наиболее признанными патогенетическими факторами считаются: проявления гиперадреногении, повышенная секреция сальных желёз с изменением состава кожного сала, нарушение микробиоциноза — колонизация грибами рода Malassezia, индивидуальная предрасположенность [8, 12]. Многофакторность этиопатогенеза СД обуславливает сложность в выборе эффективной терапии. И это является одной из актуальных проблем современной клинической дерматологии [1,7, 12]. Применяемые методы лечения СД недостаточно эффективны, что диктует изыскания новых терапевтических подходов [3, 4, 13—15].
Учитывая, что ведущим звеном в патогенезе СД является нарушение химизма секрета сальных желёз на фоне его гиперпродукции важное значение приобретает применение в комплексной терапии себорегулирующих средств [2, 6, 9, 13]. Таким свойством обладает препарат Ретасол®, содержащий субстанцию изотретиноина — одну из активных форм витамина А. Ретасол®, замедляет процессы гиперпролиферации эпителия протоков сальных желёз и дифференцировки себоцитов, нормализует состав железистого секрета и, в итоге, облегчает процесс его эвакуации. В результате снижается выработка кожного сала. [13—15].
На базах кафедры клинической микологии и дерматовенерологии РУДН — поликлинике «Венерацентр» и клинике им. В. Г. Короленко проведено исследование, целью которого являлось оценка эффективности лечения препаратом Ретасол® больных с диагнозом СД.
Задачи
- Накопить и проанализировать клинический опыт применения препарата Ретасол® при монотерапиии больных с легкой формой СД и в комплексной терапиии больных со среднетяжелой формой СД с включением в неё системных и местных антимикотиков, а также противосеборейных шампуней.
- Определить физикальными методами степень тяжести клинического течения СД у наблюдаемых больных (клинический осмотр, себуметрия, культуральные исследование на грибы Malassezia spp.).
- Провести оценку переносимости и приемлемости применения препарата Ретасол® для лечения больных СД.
Материалы и методы
В исследовании участвовали 50 больных СД в возрасте 18—50 лет, которые были разделены на две группы с разной степенью выраженности клинических проявлений: 1-я гр. (n=15) с легкой формой заболевания; 2-я гр. (n=15) со среднетяжелой формой заболевания. Также выделены две контрольные группы: 1 к. гр. (n=10) и 2 к. гр. (n=10) с клиническими проявлениями, соответствующими каждой исследуемой группе.
Патологический процесс у больных с легкой формой СД локализовался преимущественно на коже волосистой части (в/ч) головы в виде эритемы, шелушения, экскориаций и корок. У части пациентов (15 %) только на лице и туловище. У больных со среднетяжелой формой СД характеризовался высыпаниями, которые локализовались на коже в/ч головы, лбе, шее в виде эритемы, обильного шелушения, экскориаций и корок.
Пациентам 1-й гр. назначалась монотерапия препаратом Ретасол® с использованием противосеборейных шампуней; 2-й гр. — комплексное лечение проводимое местным применением препарата Ретасол® в сочетании с системными и местными антимикотиками и противосеборейными шампунями. Больные контрольных групп получали: 1к. гр. — местное лечение лосьоном, содержащим бетаметазон и салициловую кислоту (БМЗ и СК) с примемением противосеборейных шампуней; 2 к. гр. — комплексное лечение системными и местными антимикотиками и лосьоном Дипросалик в сочетании с противосеборейными шампунями.
Лечение препаратом Ретасол® проводили в течение 4-х недель путём нанесения препарата ватным тампоном на очаги поражения 2 раза в день после умывания на очищенную сухую поверхность, кроме зон возле глаз, уголков рта и ноздрей.
Критерии включения: Мужчины и женщины в возрасте 18—50 лет, с диагнозом СД, находящиеся на стационарном или амбулаторном лечении и готовые соблюдать указания врача относительно назначенной терапии.
Критерии исключения: Наличие в анамнезе аллергических реакций на лекарственные средства и составные компоненты препарата Ретасол®. Общее тяжелое состояние пациента, обусловленное соматической патологией, не позволяющее пациенту соблюдать режим, предписанный дизайном исследования. Отсутствие готовности к сотрудничеству со стороны пациента или невозможность соблюдать условия протокола.
План обследования:
- физикальное обследование, определение кожного статуса с учетом индекса тяжести SCORAD.
- культуральное исследование на грибы рода Malassezia.
- измерение сальности кожи аппаратом Трихоскоп-Дерматоскоп Aramo SG (многофункциональная модель прибора с комплектом принадлежностей для диагностики заболеваний волос, кожи головы и кожи лица).
Контроль эффективности проводимой терапии осуществлялся через 15 дней и 1 мес. от начала лечения. При возникновении местного нежелательного явления в течение периода лечения в карте пациента заполнялся раздел «Местные нежелательные явления».
Всем пациентам до лечения, через 15 дней и 1 мес. терапии было проведено определение сальности кожи. Лабораторное исследование соскоба чешуек из очагов шелушения на наличие грибов рода Malassezia проводилось до начала лечения. Для анализа клинического материала в индивидуальную карту пациента заносили данные, характеризующие динамику заболевания в баллах по результатам 3 визитов (начало лечения, через 15 дней и 1 мес.), а так же по показателям функционально-диагностических методов исследования (себуметрия). При осмотре во время каждого визита оценивали выраженность признаков СД (зуд, эритема, шелушение, жирность, расчёсы) — в соответствие с индексом тяжести SCORAD. Сильно выраженный клинический признак оценивали в 3 балла, умеренно выраженный — в 2 балла, слабо выраженный — в 1 балл; 0 баллов означал отсутствие признака. Для окончательной оценки эффективности проводимой терапии выбрана 5-балльная шкала с определением:
- «полное устранение проявлений заболевания»;
- «значительное улучшение (наличие остаточных признаков СД с тенденцией к дальнейшему улучшению)»;
- «некоторое улучшение (любой положительный сдвиг в состоянии поражённой кожи)»;
- «отсутствие динамики»;
- «ухудшение» (обострение заболевания и появление новых высыпаний).
Также определялась переносимость и безопасность терапии.
Оценка результатов исследований проводилась путем сравнения 1-й и 1 к. групп; 2-й и 2 к. групп. В течение последующих 6 мес. пациенты находились под наблюдением для установления сроков возникновения рецидивов. По окончании курса лечения больные оценивали удовлетворённость проведённой терапией по 5-балльной шкале, основываясь на переносимости и удобстве использования препарата (5 баллов — отлично, 4 — хорошо, 3 — удовлетворительно, 2 — неудовлетворительно и 1 — отсутствие эффекта).
Результаты исследований
У большинства наблюдаемых пациентов СД характеризовался частыми обострениями, особенно, в зимние периоды года, которые связаны были со стрессами, переутомлением, жирной пищей и др. Патологический процесс локализовался преимущественно на коже в/ч головы. Грибы рода Malassezia в соскобе с очагов воспаления у всех пациентов были выше референтных значений КОЕ (102—103). Показатели КОЕ Malassezia spp. у больных с легкой формой СД колебались от 104 до 105, среднетяжелой формой КОЕ от 106 до 108. Себуметрия выявила повышенную сальность кожи в обеих группах наблюдаемых больных (от 95,7 до 130,1 мкг/см2). При трихоскопии выявлена пониженная плотность волос в себорейных очагах при сохранении их нормального соотношения в стадиях анагена и телогена (9:1).
Эффективность лечения пациентов 1-й группы составила 73,4 % (11 человек из 15) (табл. 1). Лишь у 2-х больных сохранились признаки воспаления и у 2-х (13,3 %) — отмечалось ухудшение. Как видно из таблицы 2 наиболее активно уменьшались выраженность эритемы, шелушения, зуда и экскориаций. При себуметрии у 12 пациентов из 15, выявлено достоверное снижение показателей сальности кожи в/ч головы (табл. 7). Отмечено статистически достоверное снижение средних показателей жирности (с 74,6 ± 3,4 против 95,7 ± 4,15 мкг/см2.
Таблица 1. Результаты лечения больных легкой формой СД
| Результаты лечения |
Количество пациентов,% |
| 1-я группа препарат Ретасол(n=15) |
1 к (контрольная) группа (n=10) |
| Полное устранение симптомов заболевания |
53,3 |
20,0 |
| Значительное улучшение |
13,3 |
20,0 |
| Улучшение |
6,6 |
10,0 |
| Без эффекта |
13,3 |
30,0 |
| Ухудшение |
13,3 |
20,0 |
| Всего |
100 |
100 |
Таблица 2. Динамика симптомов заболевания у пациентов СД 1-й группы в процессе лечения препаратом Ретасол (в баллах)
| Симптомы |
Выраженность симптома, баллы |
| до лечения |
через 15 дней после начала лечения |
через 30 дней после начала лечения |
| Зуд |
1,10±0,12 |
0,91±0,15* |
0,2±0,07* |
| Эритема |
0,95±0,11 |
0,55±0,12* |
0,1±0,05* |
| Шелушение |
1,72±0,14 |
1,27±0,14* |
0,5±0,08* |
| Расчёсы |
0,9±0,15 |
0,62±0.12* |
0,1±0,02* |
* — Различия статистически достоверны в сравнении с показателями до лечения (p <0,05).
У пациентов 1-й контрольной группы эффективность терапии составила 50 % (у 5 больных из 10). Анализ балльной оценки выраженности симптомов до и после лечения у этих пациентов показал, что применённые средства купировали симптомы шелушения и зуда, но не устраняли эритему и расчесы (табл. 1 и 3). У 6 из 10 больных сохранилась повышенная сальность кожи головы (табл. 7).
Таблица 3. Динамика симптомов заболевания у пациентов СД 1к контрольной группы (n=10) в процессе лечения лосьоном, содержащим бетаметазон и салициловую кислоту и противосеборейными шампунями (в баллах)
| Симптомы |
Выраженность симптома, баллы |
| до лечения |
через 15 дней после начала лечения |
через 30 дней после начала лечения |
| Зуд |
1,12±0,09 |
1,01±0,03 |
0,55±0,02* |
| Эритема |
1,10±0.07 |
0,91±0,05 |
0,8±0,03 |
| Шелушение |
1,85±0,15 |
1,52±0,11 |
1.32±0,04* |
| Расчёсы |
0,79±0,09 |
0,55±0,07 |
0,41±0,07 |
* — Различия статистически достоверны в сравнении с по-
казателями до лечения (p <0,05).
У больных 2-й исследуемой группы и 2-й контрольной группы отмечалась выраженная эритема и обильное шелушение в очагах. Больным исследуемой группы лечение проводилось системными и местными антимикотиками и противосеборейными шампунями на фоне топического применения препарата Ретасол®. Эффективность лечения у пациентов 2-й группы составила 79,9 % (11 человек из 15)(табл. 4). Лишь у 2 больных сохранились признаки воспаления, а у одного — отмечалось обострение процесса. Как видно из таблицы 5, наиболее активно уменьшались показатели выраженности эритемы, шелушения, экскориаций и зуда, их снижение было статистически достоверным (табл. 5). При себуметрии выявлена нормализация жирности кожи в/ч головы у 10 пациентов из 15, страдающих СД, и статистически достоверное снижение этих показателей с 88,7 ± 4,5 против 125,8 ± 7,26 мкг/см2 (табл. 7).
Таблица 4. Результаты лечения больных среднетяжелой формой СД
| Результаты лечения |
Количество пациентов,% |
| 2-я группа Ретасол + системные и топические антимикотики |
2-я контрольная гр. Лосьон, содержащий бетаметазон и салициловую кислоту + системные и топические антимикотики |
| Полное устранение симптомов заболевания |
60,0 |
30,0 |
| Значительное улучшение |
13,3 |
10,0 |
| Улучшение |
6,6 |
20,0 |
| Без эффекта |
13,3 |
20,0 |
| Ухудшение |
6,8 |
20,0 |
| Всего |
100 |
100 |
Эффективность терапии у пациентов 2 контрольной группы была ниже, и составляла лишь 60 % (у 6 пациентов из 10). Анализ балльной оценки выраженности симптомов до и после лечения у этих пациентов показал, что проводимая комплексная терапия в большей степени воздействовала на симптомы шелушения и зуда, но не купировала эритему (табл. 6). Кроме того, у них отмечалась повышенная сальность кожи головы — 105,6 ± 5,7 против 130 ± 6,34 мкг/см2 (табл. 7).
Таблица 5. Динамика симптомов заболевания у пациентов 2-й группы в процессе лечения препаратом Ретасол® (в баллах)
| Симптомы |
Выраженность симптома, баллы |
| до лечения |
через 15 дней после начала лечения |
через 30 дней после начала лечения |
| Зуд |
2,51±0,12 |
1,55±0,09 |
0,55±0,03* |
| Эритема |
3,09±0,17 |
2,01±0,11 |
0,73±0,05* |
| Шелушение |
2,75±0,31 |
1,87±0,15 |
0,91±0,07* |
| Расчёсы |
1,52±0,14 |
1,07±0.07 |
0,34±0,04* |
* — Различия статистически достоверны в сравнении с показателями до лечения (p <0,05).
Таблица 6. Динамика симптомов заболевания у пациентов 2-к контрольной группы в процессе лечения (в баллах)
| Симптомы |
Выраженность симптома, баллы |
| до лечения |
через 15 дней после начала лечения |
через 30 дней после начала лечения |
| Зуд |
2,65±0,97 |
1,85±0,51 |
0,95±0,56* |
| Эритема |
2,92±0,99 |
2,45±0,87 |
2,11±0,98 |
| Шелушение |
2,57±0,87 |
1,71±0,09 |
0,95±0,07* |
| Расчёсы |
1,69±0,54 |
0,95±0,07 |
0,80±0.06* |
* — Различия статистически достоверны в сравнении с показателями до лечения (p <0,05).
При себуметрии кожи в/ч головы до начала лечения у всех наблюдаемых больных СД имела место повышенная жирность (от 95,7 до 130,1 мкг/см2. У пациентов исследуемых групп, получавших лечение Ретасолом®, наблюдалось статистически достоверное снижение этих показателей (гр.1-я: с 95,7±4,15 до 74,6±3,4 мкг/см2 и гр. 2-я: с 125,8±7,26 до 88,7±4,5 мкг/см2), что свидетельствовало о выраженном себорегулирующем эффекте препарата. У большинства пациентов контрольных групп (гр. 1к. и гр. 2к.), лечившихся лосьоном, содержащим БМЗ и СК, системными и местными антимикотикам, а также противосеборейными шампунями сохранялась повышенная жирность кожи. Значения показателей себуметрии снижались незначительно и были статистически недостоверными (таб.7).
Таблица 7. Динамика показателей себуметрии у пациентов 1-й и 2-й групп в процессе лечения препаратом Ретасол
| Пациенты |
Выраженность (мкг/см2) |
| до лечения |
через 15 дней после начала лечения |
через 30 дней после начала лечения |
| 1-я группа |
95,7±4,15 |
82,6±3,81 |
74,6 ±3,4* |
| 1 к группа |
98,5±5,04 |
89,9±4,31 |
82,4±4,1 |
| 2-я группа |
125,8±7,26 |
101,1±5,56 |
88,7± 4,5* |
| 2 к группа |
130,1±6,34 |
115,4±5,92 |
105,6±5,7 |
* — Различия статистически достоверны в сравнении с показателями до лечения (p <0,05).
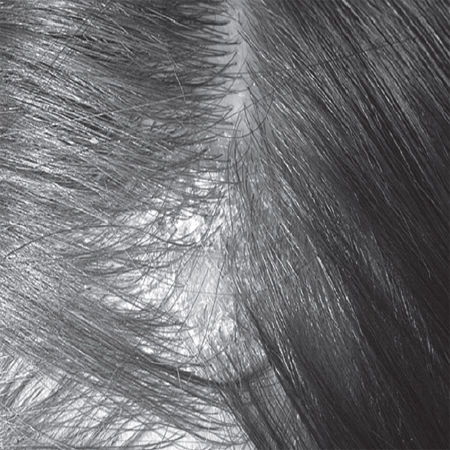
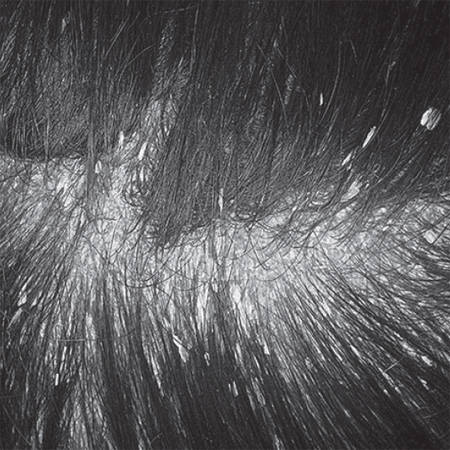
Фото больных Себорейным дерматитом, получавших лечение препаратом Ретасол
ДО ЛЕЧЕНИЯ
ПОСЛЕ ЛЕЧЕНИЯ
Трихоскоп-Дерматоскоп Aramo SG
Переносимость терапии 21 (70 %) пациент оценил
на «отлично», у 10 (33,3 %) пациентов, получавших
препарат в течение 1—2 недели отмечались усиление
зуда и лёгкое жжение. 3-и (10 %) пациента прекратили
применение препарата из-за обострения патологиче-
ского процесса.
Удобство применения препарата было оценено
на «отлично» — 15 больными (50 %), на «хорошо» —
10 пациентами (33,3 %).
Наблюдение за пациентами в течение 6 месяцев
после лечения легкой формы СД препаратом Ретасол®
установило преимущества этого лечения по срав-
нению с применением лосьона, содержащего БМЗ
и СК и противосеборейных шампуней. Такое же пре-
имущество выявлено и при лечении среднетяжелых
форм СД препаратом Ретасол® в комплексе с систем-
ными и местными антимикотиками и противосебо-
рейными шампунями по сравнению с контрольной
группой. Несмотря на то, что рецидивы заболевания
наблюдались у пациентов обеих групп, у больных,
получавших терапию препаратом Ретасол® частота
рецидивов была в 3—4 раза реже (табл. 8).
Таблица 8. Количество пациентов с рецидивом СД в различные сроки после основного курса лечения (n=37)
| Группа |
Число рецидивов, (%) |
| через 1 мес. |
через 3 мес. |
через 6 мес. |
| 1. Препарат Ретасол® (n=27, 100 %) |
2 (7,4 %) |
3 (11,1 %) |
5 (18,5 %) |
| 2. Лосьон Дипросалик и противосеборейные шампуни (n=10, 100 %) |
2 (20,0 %) |
3 (30,0 %) |
7 (70,0 %) |
Заключение
Применение себорегулирующего препарата Ретасол®, содержащего изотретиноин, при легких формах себорейного дерматита местно в виде монотерапии и при среднетяжёлых формах заболевания в сочетании с топическими и системными антимикотиками оказывает высокий терапевтический эффект, снижает частоту рецидивов, увеличивает период ремиссии заболевания и не оказывает негативных побочных действий.
Литература
- Буравкова А. Г., Новикова Л. А., Демьянова О. Б. Современные подходы к наружной терапии себорейного дерматита // Российский журнал кожных и венерических болезней. — 2012 — № 2 –с. 26—27
- Гаджигороева А. Г. Новые возможности в лечении себорейного дерматита волосистой части головы //Клин. дерматол. и венерол.— 2005-№ 2-с. 7
- Калинина О. В., Альбанова В. И., Белоусова Т. А., Ноздрин В. И. Применение нафтоланового спирта в терапии себорейного дерматита // Вестник последипломного медицинского образования.— 2016.— № 2. — С. 12—18.
- Калинина О. В., Альбанова В. И., Белоусова Т. Н., Ноздрин В. И. Морфогенетический подход к лечению себорейного дерматита// М.: АО «Ретиноиды».— 132 с.
- Кубанова А.А., Кисина В. И., Блатун Л. А., Вавилов А. М. // Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путём. — М.: Литтерра.— 2005.— 882 с.
- Ноздрин В. И., Альбанова В. И., Сазыкина Л. Н. Морфогенетический подход к лечению угрей ретиноидами // М.: АО «Ретиноиды» — 2004.— 151 с.
- Ноздрин В. И., Белоусова Т. Н., Альбанова В. И. Лаврик О. И. Гистофармакологические исследования кожи (наш опыт). // М.: АО «Ретиноиды» — 2006.— 376 с.
- Олисова О. Ю., Давидович М. И. Современный подход к лечению себорейного дерматита // Российский журнал кожных и венерических болезней.— 2014 -№ 4 –с.31—35
- Сергеев Ю. В., Кудрявцева Е. В., Сергеева Е. Л. Кетоплюс шампунь: новый подход к лечению перхоти и себорийного дерматита // Иммунопатология.— 2002-№ 4
- Суворова К. Н., Сысоева Т. А. Десквамативные поражения волосистой части головы // Учебное пособие. М — 2005.
- Тамазова Л. А. Клинические и диагностические критерии себорейной экземы в разные возрастные периоды и оптимизация терапии больных // Автореферат канд. дисс. Москва,
2008.
- Федеральные клинические рекомендации. Дерматовенерология 2015. М. 2016-с.768
- Dessinioti C., Katsambas A. Seborrheic dermatitis: etiology, risk factors, and treatments: facts and controversies // Clin. Dermatol.— 2013. — Vol. 31, No. 4. — P. 343—351.
- Gupta A. K., Richardson M., Paquet M. Systematic review of oral treatments for seborrheic dermatitis // J. Eur. Acad. Dermatol. Venereol.— 2014. — Vol. 28, No. 1. — P. 16—26.
- Lebwohl M. Safety and effi cacy of ciclopirox 1 % shampoo for the treatment of seborrheic dermatitis of the scalp in the US population: results of a double-blind, vehicle-controlled trial // Int J Dermatol. 2004.




Не забудьте вступить в наши группы в социальных сетях!